Nepřirozené změny v chrupavce a kostech páteře způsobují vývoj onemocnění, které se v souladu s kódem MKN-10 vztahuje k lokalizaci M42 a nazývá se hrudní osteochondróza. Střední část páteře zažívá menší zátěž než bederní a krční, ale deformity se obtížně hojí. Zátěž je v důsledku zaoblené konfigurace hrudní kosti rozložena nerovnoměrně, objevují se osteofyty a další dysplastické projevy.
Symptomy a příznaky
Onemocnění se vyskytuje v nucleus pulposus meziobratlové ploténky, šíří se do vazivového vazivového prstence a dalších částí obratlového segmentu, které zajišťují pohyblivost páteře. Změny se projevují kompresními, reflexními nebo smíšenými neurologickými poruchami a syndromy.
Bolest se projevuje fyzickou námahou. Existují různé typy pocitů:
- mírná prodloužená bolest v hrudní oblasti se nazývá dorsalgie;
- ostrá a ostrá kolika, vyvolávající obtížný nádech nebo výdech, vedoucí k nehybnosti svalů - dorsago.
Příznaky a léčba osteochondrózy hrudní páteře závisí na stupni opotřebení kostního aparátu a stadiu stárnutí, které jsou generalizované a lokální.
Příznaky zahrnují:
- poškození periferních procesů nervů (neuralgie), charakterizované bolestivými záchvaty podél interkostálních vazokonstriktorů;
- koncentrace bolesti na levé straně hrudníku nebo výskyt silného bolestivého pocitu pásového oparu;
- snížená pohyblivost páteře v oblasti hrudníku;
- necitlivost v pažích a rukou;
- snížená sexuální funkce;
- výskyt bolesti v oblasti vnitřních orgánů může způsobit srdce, žaludek, játra;
- lumbago na krku, lícních kostech a hlavě, kašel nebo knedlík v krku;
- arytmie, tachykardie, horečka.
Známky osteochondrózy jsou maskovány jako projevy souvisejících onemocnění, takže příznaky jsou nejednoznačné. Míšní nervy jsou soustředěny kolem páteře; když jsou sevřeny, signály jsou vysílány do různých částí těla a orgánů.
Příčiny osteochondrózy
Neexistují přesné informace o tom, jaké faktory deformují meziobratlové ploténky. Častým důvodem osteochondrózy je skolióza nebo zakřivení páteře, které je častěji zaznamenáno v dětství a dospívání.
Teorie uvažuje o takových faktorech deformace obratlů:
- dysontogenetický;
- hormonální;
- cévní;
- funkční;
- involutivní;
- infekční;
- imunní;
- dysmetabolický;
- mechanické;
- dědičný.
Ke zhoršování stavu a stárnutí kostí a chrupavek dochází v důsledku předchozího vystavení nepříznivým podmínkám. Atrofické degenerace v páteři jsou předurčeny genetickým faktorem a pod vlivem exogenního a endogenního prostředí vzniká onemocnění s klinickými příznaky.
Důsledek ve formě komplikací v práci obratlů nastává, když proces destrukce komplexních látek převládne nad jejich syntézou. K exacerbaci dochází při narušení napájení disku a nedostatku užitečných prvků. Snižuje se pronikání prvků a produktů disimilace, snižuje se životaschopnost buněk a části buněk se hromadí v důsledku sebezničení. Snižuje se tvorba komplexních bílkovin, ničí se kolagenová vlákna.
Zvyšuje se mechanický účinek na prstencový pojivový útvar, vrstvená struktura je dezorganizovaná, vazivový skelet se trhá. Ploténka je vlivem biomechanických faktorů a pohybů těla pohmožděna a její fixační schopnost klesá. Cévy a nervy mohou vrůstat do prstence v důsledku poklesu hydrostatického tlaku.
Diagnostické metody
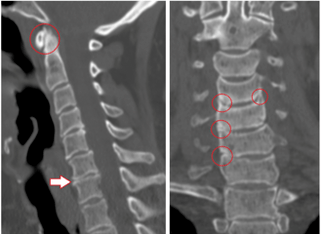
V procesu rozpoznávání jsou identifikovány radikulární, bolestivé, reflexní, myotonické, autonomní a vaskulární faktory. Nejlepší metoda vyšetření je obtížné identifikovat, protože v každém případě je diagnóza stanovena individuálně.
Hlavní metody jsou:
- Rentgenová diagnostika;
- CT vyšetření;
- Magnetická rezonance.
RTG analyzuje stav páteře, snímky jsou poskytovány v šikmé, laterální a přímé projekci. Někdy se kvůli fotce člověk ohne, uvolní nebo uhne na stranu.
Kontrastní radiografie je rozdělena do následujících studií:
- pneumomyelografie - do páteřního kanálu se vstříkne 20 až 40 ml vzduchu;
- angiografie - do lumen obratle se vstříkne 10 ml kontrastní látky a během 2 - 3 sekund se pořídí 7 až 9 snímků;
- myelografie - do subarachnoidálního lumenu se provede injekce barvicí kapaliny, po níž následuje prosvícení struktury;
- diskografie - obarvená látka je injikována přímo do disku pro lokalizované vyšetření.
Počítačová tomografie hodnotí strukturu kostí a tkání, stav cév. Bezbolestná metoda pořídí trojrozměrné snímky během několika minut.
Výhody CT:
- vysoká rychlost detekce;
- screening „němých" oblastí během diagnostiky v pohybu;
- možnost multispirální angiografie;
- rozpoznávání dlouhých předmětů se získáním vysoce kvalitních řezů o nízké tloušťce.
MRI využívá magnetické pole stroje, které paralelně s akcí vytváří atomy vodíku v lidském těle. Signál částic, odezva je zaznamenána. Tomograf rozpozná vlny a zobrazí výsledek na obrazovce. U MRI nedochází k ozařování, metoda je méně nebezpečná, ale nedoporučuje se těhotným ženám.
Léčba a prevence
Osteochondrózu je nutné léčit v několika fázích, složitost závisí na závažnosti onemocnění, kontraindikacích a tělesných možnostech.
Metody:
- drogy a léky;
- metody fyzioterapie, cvičení pro odstranění svorek, zmírnění stavu pacienta;
- úkon.
Existuje směr kineziterapie, v rámci kterého je možné rehabilitační gymnastikou léčit problémy páteře v podobě kýly, spondylózy. Byla také vyvinuta metoda zotavení po operaci.
Cvičení jógy pomáhá dospělým mužům, ženám, dítěti překonat bolest a varuje, že hlavní věcí je psychologický postoj.
Léky
Léky předepisuje neurochirurg nebo neuropatolog v souladu s kartou a anamnézou. Pacienti užívají léky v nemocnici nebo doma, hlavní věcí je dodržovat pokyny a neodchýlit se od režimu příjmu.
Běžné léky:
- NSAID zmírňují bolest, horečku a zánět;
- myorelaxancia snižují svalový tonus kosterního skeletu;
- hormony snižují neuralgickou bolest;
- vitamíny B2, B6, B12, A a C se užívají během remise a pro jednoduchou profylaxi;
- diuretika zmírňují otoky a uvolňují sevřené kořenové nervy;
- neurometabolické stimulanty zlepšují metabolismus v nervových tkáních;
- chondroprotektory obnovují chrupavku obratlů po poškození.
Někdy se pacient v první fázi nástupu nepříjemných pocitů obejde bez léků. Stačí cvičit, používat masér.
Fyzioterapie

Tento typ expozice se používá ve spojení s léčbou drogami nebo samostatně. Kromě toho se aplikuje klid na lůžku, teplo se aplikuje na postiženou oblast. K úlevě od bolesti se používají lidové recepty.
Fyzioterapie ve zdravotnickém zařízení zahrnuje procedury:
- ultrazvuk a fonoforéza;
- terapie rázovou vlnou;
- náraz detenzoru;
- laserová terapie;
- elektroterapie;
- magnetické vlny;
- bahenní terapie a balneoterapie;
- masáž.
Ultrazvuk zahrnuje účinek vysokofrekvenčních vln na tkáně, což snižuje citlivost na bolest. Při ultrafonoforéze se přidávají léky proti bolesti a protizánětlivé léky pro jejich lepší dodání do postižených oblastí.
Terapie rázovou vlnou je přenos akustické vlny do bolestivého místa, využívá se ke zlepšení krevního oběhu, urychlení metabolismu. Detenzorová terapie spočívá v protahování páteře pomocí tělesné hmotnosti pacienta.

Laserová terapie je založena na helium-neonové generaci laserů k aktivaci bioelektrických proudů v nervových vláknech. Laser působí na zanícené nervové kořeny v paravertebrální oblasti podél hrudní oblasti.
Elektroléčba zlepšuje výživu a metabolismus látek v tkáních a impulsní proudy ovlivňují nervová smyslová zakončení. Nízkofrekvenční vlny zmírňují akutní bolest a používají se jako počáteční pomoc.
Magnetoterapie se používá ke zmírnění otoků, křečí a zánětů. Na postiženou hrudní oblast se umístí induktor magnetické vlny. Balneoterapie a bahenní terapie spočívá v plavání v bazénech, koupelích, kontrastních sprchách při léčbě a při rekonvalescenci. Metabolismus se normalizuje, prokrvení postižených oblastí se zrychlí, bolest a zánět se sníží.
Terapeutická masáž při osteochondróze hrudní páteře je vakuová, bodová a lymfatická drenáž, zlepšuje mikrocirkulaci krve, výživu tkání, tonizuje svaly. Sezení jsou vedena kompetentním specialistou, pokud důvěřujete páteři amatérům, mohou z toho vyplývat nebezpečné následky. Masáž je předepsána po ukončení akutního stadia, první sezení by nemělo přesáhnout 10 minut.
Operativní léčba
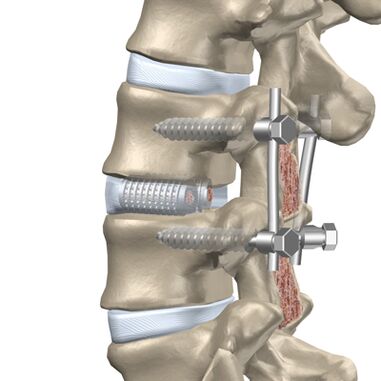
Pacient je indikován k operaci, pokud lékařské ošetření, masáže a další procedury nevedou ke zmírnění stavu.
Intervence je rozdělena do 2 fází:
- odstranění příčiny silné bolesti (dekompenzace);
- stabilizace páteře.
Pomocí zadního přístupu se provádí facetomie, protožefasetové klouby mohou tlačit na nervy. Foraminotomie je rozšíření radikulárního kanálu, kterým nerv opouští obratel. Laminektomie odstraňuje zadní část obratle, která chrání lumen páteře a tlačí na mozek kvůli deformaci. Laminotomie zahrnuje zvětšení otvoru kanálu, kde se nachází mícha, a odstranění samostatného fragmentu zadní oblasti obratle.
Přední operace se provádí, pokud existuje protruze (vyboulení obratlového disku směrem k lumen páteře) nebo kýla vyčnívající směrem ke kanálu.
Pro přední dekompresi se používají následující metody:
- discektomie - odstranění celého disku nebo jeho samostatné části;
- korpektomie – odstranění celého obratle a přilehlé ploténky s následnou implantací.
Diskektomie a korpektomie vedou k destabilizaci kolony a zvyšují riziko neurologických defektů. Používá se tuhá fixace nebo fúze tří obratlů (fúze).
Prevence osteochondrózy hrudníku

Exacerbace onemocnění snižují pracovní schopnost a kvalitu lidského života, proto je prevenci věnována zvláštní pozornost. V důsledku toho se později objeví degenerace obratlů a zabrání se invaliditě.
Metody prevence onemocnění:
- snížení fyzické aktivity na páteři;
- bez výměny opěrné končetiny nemůžete dlouho stát na místě, můžete se opřít o improvizovaný předmět nebo zeď;
- nedoporučuje se dlouho sedět u stolu a při práci s počítačem je třeba dělat aktivní přestávky, chodit;
- pro spaní jsou vybrány matrace a ortopedické opěrky hlavy;
- při běhu a chůzi se musíte vyvarovat náhlých náhlých obratů a skoků, chodit v botách tlumících nárazy s malými podpatky;
- noste závaží ne více než 10 kg, zvedejte postupně ze sedu.
V autě je třeba použít podpěry pro opěrky zad a hlavy, zatímco sedadlo řidiče musí být tuhé. Práce nelze provádět v polovičním náklonu, můžete stát nebo sedět. Dobře vyvinuté svaly podporují kostru, takže dbají na proveditelnou tělesnou výchovu a otužování.
Možné komplikace
Nemoc se vyvíjí dlouhou dobu, někdy příznaky bolesti nepřicházejí okamžitě. Jakékoli degenerativní změny v hrudní oblasti vedou ke vzniku patologií.
Typy komplikací:
- patologie srdečních cév s následným infarktem myokardu nebo anginou pectoris;
- interkostální neuralgie nebo zánět periferních nervů s bolestí na hrudi z komprese kořene;
- výčnělek meziobratlových plotének.
Komplikace se vyskytují u pokročilých forem osteochondrózy, takže včasná léčba v počátečních stádiích pomůže vyhnout se souběžným onemocněním.

























